Полный бардак с лечением этого состояния вгоняет в уныние. Бардак в головах педиатров, не говоря уже о пациентах. Родителей пугают астмой (она может развиться, но далеко не всегда; да и зачем пугать?), назначают кучу ненужных анализов, заставляют избавляться от домашних животных, сажают на диету, гоняют по врачам, направляют на бесконечные рентгенограммы, складывают в стационар без прямых показаний, и тд.
А уж когда дело доходит до лечения - это просто обнять и плакать. Назначают антибиотики, муколитики, антигистаминные, противовирусные, иммуномодуляторы, «травят» глистов и так далее, кто во что горазд, и ни одно из этих назначений, как правило, не имеет доказательств эффективности. Зато ингаляции беродуала считают «крайней мерой», пульмикорт это «вообще гормоны», а о монтелукасте просто не знают...
Давайте попробуем разобраться в этой многогранной проблеме, тезисно и по существу.
ЧТО ЭТО?
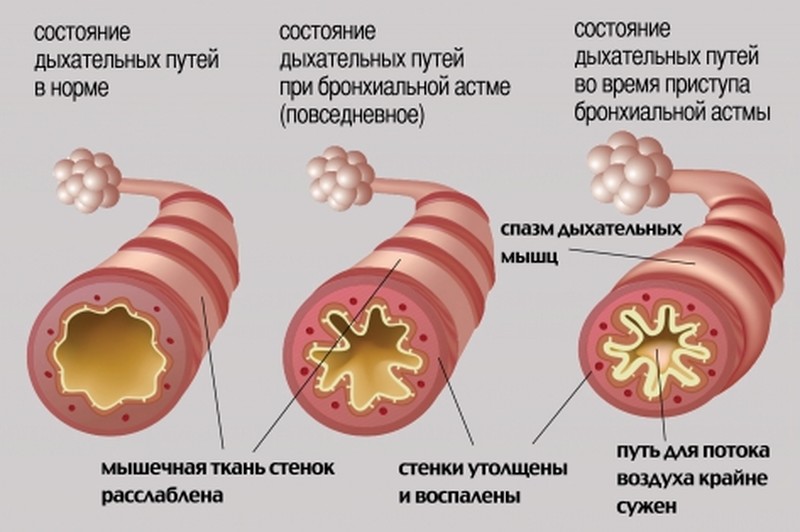
Бронхообструктивный синдром (сокращенно - БОС) это не диагноз, это состояние которое бывает при многих диагнозах, суть которого сводится к сужению (обструкции) диаметра мелких бронхов за счет трех механизмов:
1) спазм гладких мышц в стенке бронха
2) отек (временное утолщение) стенки бронха
3) выделение вязкой слизи в просвет бронха (мокроты).
При затяжных заболеваниях, сопровождающихся БОС, добавляется еще четвертый механизм:
4) ремоделирование стенки бронха (стойкое изменение толщины).
ЕСТЬ ЛИ ДРУГИЕ НАЗВАНИЯ ЭТОГО?
В англоязычной литературе БОС иногда называют полным синонимом bronchial obstruction syndrome, но гораздо чаще его зовут просто wheezing (перевод с английского «свистящее дыхание»). Например, можно гуглить по запросу approach child wheezing (подход к ребенку со свистящими хрипами).
Wheezing - это очень меткое, лаконичное и правильное название этого состояния, потому что главное проявление БОС это свистящие хрипы в легких.
ОТКУДА ЭТО БЕРЕТСЯ?
Есть немалое количество заболеваний, сопровождающихся БОС (кислотный рефлюкс, муковисцидоз, инородное тело бронхов, и тд), однако если мы слышим за окном стук копыт, то это скорее лошадь, чем зебра - точно также, если мы видим ребенка со свистящими хрипами в легких, это скорее обструктивный бронхит/бронхиальная астма, чем что-либо другое.
ЛЮБОЙ РЕБЕНОК СО СВИСТЯЩИМИ ХРИПАМИ - АСТМАТИК?
Нет, не любой, только меньшая их часть. Если нет оснований думать о более редких причинах wheezing, то чаще всего их разделяют на два состояния:
1) отдельные, нечастые и нетяжелые эпизоды wheezing, называя их бронхообструкцией, или обструктивным бронхитом, или эпизодами затрудненного дыхания, и
2) собственно, бронхиальную астму (БА).
Это делается, прежде всего, чтобы поберечь нервы родителей («астма» звучит более угрожающе, чем «обструктивный бронхит»), а также чтобы поберечь ребенка от социальных последствий, типа боязни принимать его в спортивные секции, или невозможности поступить в военный ВУЗ в будущем, «по состоянию здоровья» (даже если эпизоды wheezing со временем бесследно пройдут).
У этой осторожности есть и обратная сторона - диагноз БА иногда выставляется (а значит и базисная терапия назначается) слишком поздно, и семья успевает вдоволь настрадаться от долгих многомесячных кашлей, попринимать по 8-10 ненужных курсов антибиотиков в год, належаться в стационарах, или даже "поймать" пару тяжелых приступов БОС, с лечением в реанимации - и только после этого выставляется наконец диагноз БА, и назначается адекватное лечение.
ГДЕ ГРАНИЦА МЕЖДУ ОБСТРУКТИВНЫМ БРОНХИТОМ И АСТМОЙ?
Эта граница очень условна, есть много косвенных критериев, типа наличия у ребенка других аллергических заболеваний, наличия сезонности симптомов, повышенного уровня общего IgE и др, но основным критерием считается наличие трех и более обструктивных бронхитов в год, особенно если между ними кашель и/или хрипы не проходят до конца.
В очевидных случаях врач может поставить диагноз сходу, в других - требуются дополнительные обследования и несколько лет наблюдения за пациентом, пока диагноз не станет очевидным. В сомнительных случаях врач может применять пробное лечение (назначаем препараты как при астме, например Фликсотид на три месяца), и если лечение приносит очевидное облегчение, то диагноз астмы считается доказанным.
Подробнее о диагностике астмы у детей до 5 лет: https://forums.rusmedserv.com/blog.php?b=63
ОБСТРУКТИВНЫЙ БРОНХИТ ПЕРЕХОДИТ В АСТМУ?
Нет, я всегда борюсь с такими представлениями. Потому что они автоматически подразумевают, что раз астма развилась, то кто-то (родители или врачи) виноват. На самом деле риск развития астмы зависит от многих факторов риска, некоторые из них управляемые, то есть их можно исключить (например, пассивное/активное курение), но большинство - неуправляемые, то есть их нельзя предотвратить.
Вместо бесконечных тревог и поиска виновных - следует сосредоточить усилия на повышении осведомленности о wheezing вообще, и астме в частности; чем больше вы знаете о БА, тем выше шанс у ребенка вовремя выявить диагноз, выше уровень контроля над астмой, и тем ниже степень тревог у всех членов семьи.
КАКИЕ СУЩЕСТВУЮТ РАЗНОВИДНОСТИ БРОНХООБСТРУКЦИЙ У ДЕТЕЙ?
Процитирую доктора Евгения Щербину:
https://www.facebook.com/photo.php?fbid=148974412199312
Европейское Респираторное Общество предложило разделять бронхообструкции на две категории: «вирус-индуцированные бронхообструкции» и «мультитригерные бронхообструкции».
- Вирус-индуцированные бронхообструкции подразумевают под собой развитие характерного приступа только лишь на фоне ОРВИ (насморк, кашель, лихорадка, слабость, отказ от еды). В остальное время дыхание у ребенка абсолютно свободное и не затрудненное.
- Мультитригерные обструкции так же развиваются на фоне вирусных инфекций, но кроме этого приступы могут возникать при вдыхании табачного дыма, аллергенов, после физических нагрузок и т.д., то есть, без связи с ОРВИ.
У каждого отдельного ребенка эти два типа бронхообструкций могут менять друг друга на протяжении жизни, однако вместе с этим меняются и подходы к лечению, о которых будет сказано ниже.
У МОЕГО РЕБЕНКА БЫВАЮТ ЭПИЗОДЫ СВИСТЯЩЕГО ДЫХАНИЯ, НО ОБ АСТМЕ РЕЧИ ПОКА НЕ ИДЕТ. КАК ЭТО ЛЕЧИТЬ?
Симптоматически. Чаще всего у дошкольников wheezing провоцируются вирусными инфекциями, поэтому их можно вполне считать одной из форм ОРВИ. А мы помним, что ОРВИ проходят сами, нам нужно только облегчать симптомы и следить за осложнениями.
Подробнее:
https://www.facebook.com/SergDoc/posts/1180543302003506
Поэтому легкие хрипы без изнуряющего кашля - можно не лечить, они быстро проходят сами.
Далее снова процитирую доктора Евгения Щербину:
https://www.facebook.com/photo.php?fbid=148974412199312
I) Как лечить вирус-индуцированные бронхообструкции?
Для начала стоит разобраться, нужно ли ребенку вообще симптоматическое лечение, потому что минимальные симптомы в виде легкого учащения дыхания с незначительными хрипами и нормальным сном могут приносить меньшие проблемы, нежели лечение. Если же симптомы ярко выражены, то препаратами первой линии будут ингаляционные бронхолитики (Беродуал, Вентолин, Небутамол и т.д.) с первого дня появления симптомов и до нормализации дыхания.
Если эффективность бронхолитиков оказывается неудовлетворительной, то доктор может добавить препарат монтелукаст (Сингуляр, Алмонт, Монтелар, Милукант и т.д.) точно таким же, интермиттирующим способом. То есть мама начинает давать ребенку монтелукаст при первых симптомах ОРВИ еще ДО развития бронхообструкции. Этот препарат довольно эффективно уменьшает частоту и выраженность БОС, что доказано многими плацебо контролируемыми исследованиями. В случае необходимости (если обструкция все же развилась) к монтелукасту добавляют те же ингаляционные бронхолитики (беродуал или др).
Что касается ингаляционных кортикостероидов (ИГКС, или "гормонов") при лечении изолированных вирус-индуцированных обструкций, то на сегодня мы знаем три вещи:
1) Нет смысла начинать ингаляционные кортикостероиды, если бронхообструкция уже развилась. Это не будет иметь никакого эффекта.
2) Теоретически возможно начинать ингаляции кортикостероидами в самом начале ОРВИ до момента развития приступа, но эффективные дозировки слишком высокие, чтобы их можно было так просто использовать без вреда для здоровья.
3) В большинстве случаев профилактический прием ингаляционных кортикостероидов не дает никакого эффекта при чисто вирусных бронхообструкциях. Тем не менее, при сильно выраженных обострениях или подозрении на наличие обструкций в промежутках между ОРВИ врач может назначить курс ИГКС на 6-8 недель для определения эффекта.
II) Как лечить мультитригерные бронхообструкции?
Если у вашего ребенка приступы развиваются не только на фоне ОРВИ, но и в промежутках между ними, то врач назначит, по сути, обычное лечение для бронхиальной астмы. Это может быть курс непрерывного приема монтелукаста, либо ежедневные ингаляции ИГКС (а возможно даже их комбинация) с периодическим уменьшением дозировки в случае улучшения состояния. Родители не должны бояться такого лечения, потому что чаще всего даже мильтитригерные бронхообструкции проходят самостоятельно к школьному возрасту или чуть позже, а эти препараты помогут сделать период «перерастания» значительно более комфортным. Ингаляционные кортикостероиды в низких дозах очень хорошо переносятся и не влияют на общий гормональный фон, а что уж говорить о «негормональном» монтелукасте.
III) Можно ли ребенку при сильном приступе давать кортикостероиды через рот или при помощи укола?
Да, в тяжелых случаях, при неэффективности стандартной терапии доктор может дополнительно назначить системные кортикостероиды в виде таблеток или укола (преднизолон или дексаметазон), но делать это самостоятельно строго не рекомендуется. Тем не менее, не нужно бояться этих препаратов, если они назначены по делу.
КОГДА РЕБЕНКУ С ОБСТРУКТИВНЫМ БРОНХИТОМ ТРЕБУЕТСЯ ГОСПИТАЛИЗАЦИЯ?
Прежде всего - при выраженной одышке. Когда ребенок тяжело дышит: ноздри раздуваются, уступчивые места грудной клетки западают, все межреберные мышцы активно работают, он занимает вынужденное положение (сидя, с упором руками в колени), он не может говорить предложениями, только фразами или отдельными словами, словно сильно бежал и не может отдышаться («меня зовут /вдох/ Андрюша, я /вдох/ хожу в дет.. /вдох/ ...ский садик» и тд). И, главное, когда частота вдохов в минуту заметно выше нормальной частоты для этого возраста
Такой серьезный приступ требует активного лечения и мониторинга, иногда даже в отделении реанимации.
Кроме того, госпитализация может потребоваться при развитии осложнений (например, пневмонии), или планово, для проведения разных обследований быстро, в одном месте и за счет средств ОМС, а не за деньги семьи.
КАКОВЫ ШАНСЫ ЧТО РЕБЕНОК «ПЕРЕРАСТЕТ» БОС СО ВРЕМЕНЕМ?
Почти 30% детей до 18 месяцев, и около 50% детей до 5-ти летнего возраста хотя бы раз в жизни заболевают обструктивным бронхитом.
Вирус-индуцированные обструкции обычно полностью проходят к 14-ти летнему возрасту (чаще еще до школы). С мультитриггерными обструкциями прогноз несколько хуже, но и они нередко бесследно проходят с возрастом.
Важно понимать, что современные лекарства позволяют хорошо контролировать даже тяжелые формы бронхиальной астмы. Ни «гормонов», ни других лекарств против БА не нужно бояться.
Это слабое утешение для родителей, им бы хотелось чтобы БА не было вовсе, это нормально. Но чудес не бывает, и всем будет лучше, если вы будете больше знать об астме и строго следовать рекомендациям своего врача.
Профессиональные публикации:
1) Статья из Аптудейта (на русском) "Подход к ребенку с хроническими обструктивными хрипами":
http://medspecial.ru/for_doctors/29/29500/
2) Обзорная статья "Recurrent wheezing in children 2015" на английском
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4729036
3) Обзорная статья "The Diagnosis of Wheezing in Children 2008"
http://www.aafp.org/afp/2008/0415/p1109.html
Автор статьи: Сергей Бутрий